がん免疫療法は,免疫の力を利用した治療法です。がん免疫療法を受ける際に患者さんとご家族が知りたい疑問に患者さん目線で答えた書籍「よくわかるがん免疫療法ガイドブック―患者さんとご家族のために 第2版―」から,内容の一部をご紹介します。
がん免疫療法の作用メカニズム
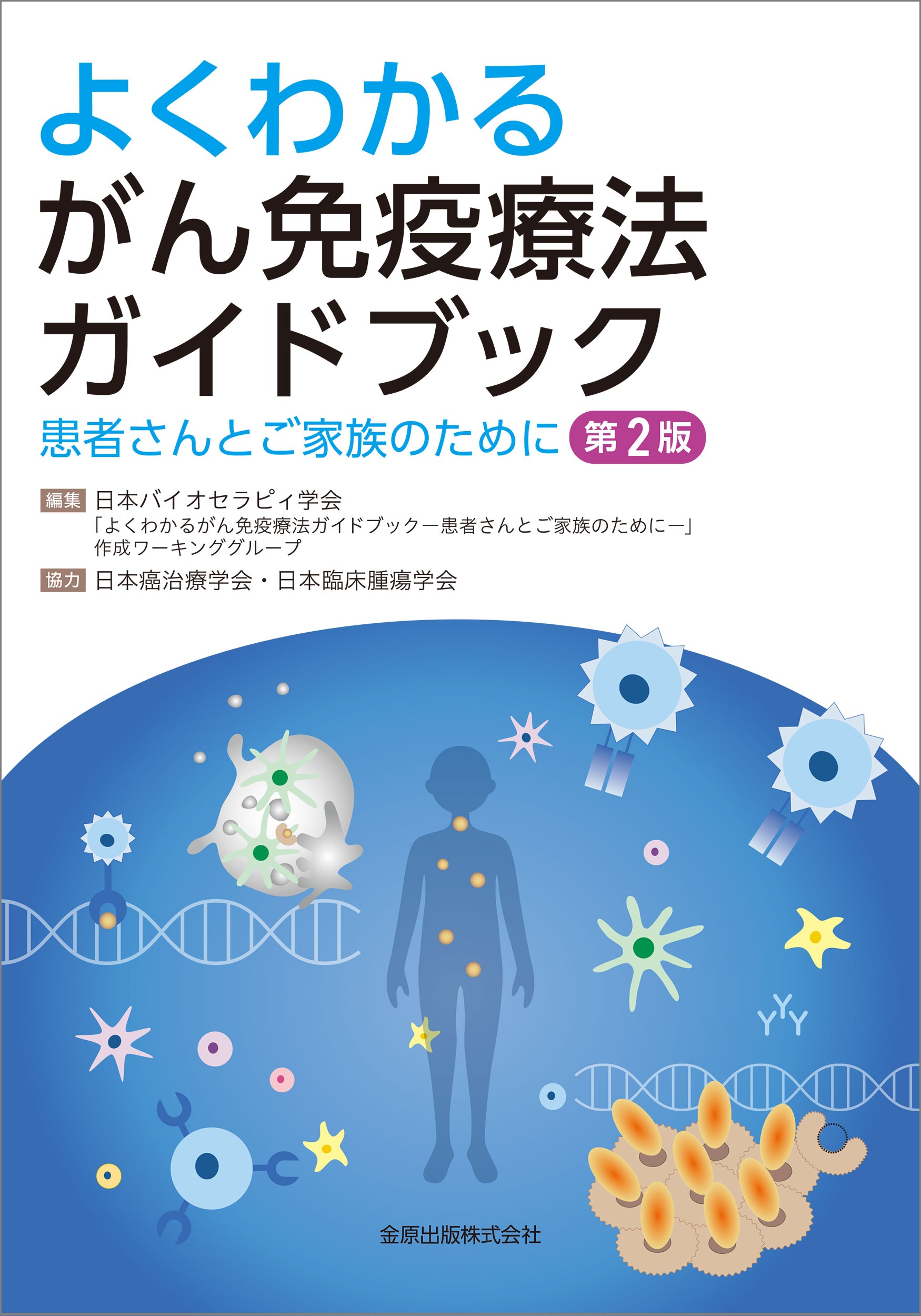
前の項で,がん免疫のしくみがわかりました。それではそのしくみに沿って,がん免疫療法がどのように作用するのかをみてみましょう。生体内ではがんの表面にある「がん抗原」を目印として免疫細胞が攻撃を仕掛けますが,がん細胞もまた免疫の攻撃を弱めるしくみをもって対抗しています。がん免疫療法には,がんに対する攻撃力を強くする方法と,がんのもつ防御力を取り除く方法とがあり,その作用メカニズムによって大きく3 つに分けることができます(図1)。
1 .がんを攻撃する免疫細胞を体外で作成して体内に戻す方法
2 .免疫細胞の攻撃を弱める免疫チェックポイントの働きを止める方法
3 .がんを攻撃する免疫細胞を体内で作り出して強化する方法
それでは,それぞれをわかりやすく解説していきましょう。
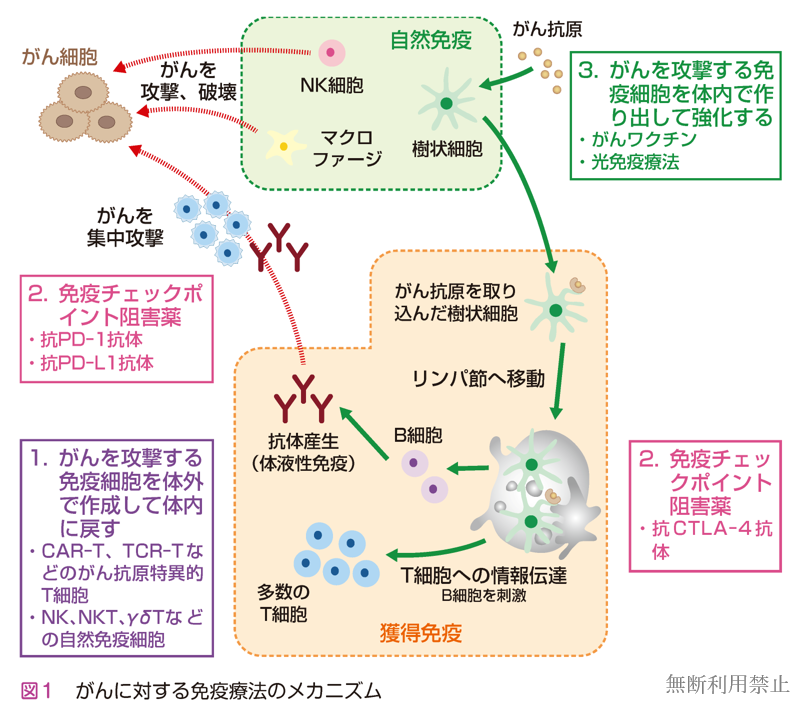
がんを攻撃する免疫細胞を体外で作成して体内に戻す方法
がんを攻撃する免疫細胞を体外で大量に作成して体内に戻す方法が開発されています。がんを攻撃する役目をもつ免疫細胞は主にキラーT細胞〔細胞傷害性(さいぼうしょうがいせい)T細胞,CTL〕と呼ばれており,がん組織の中にいるT細胞(TIL)などのキラーT細胞を体外で培養して投与する方法により,がんに対する治療効果が報告されています。最近,患者さん自身のT細胞を用いて,特定の抗原に対する反応性を遺伝子の導入で高めた細胞〔抗原特異的(こうげんとくいてき)T細胞〕を作成し,それらを患者さんの体に戻すキメラ抗原受容体発現T細胞輸注療法〔CAR-T(カーティー)細胞療法〕が開発されました(図2)。現在,5 つの薬が保険で承認されています(表1)。

CAR-T細胞療法は1回の投与で約3,500万円と医療費が高額となりますが(保険診療であれば,高額療養費制度を利用することで患者さんの窓口負担は一定の金額に収まります),およそ8 割で効果が認められており,期待される治療となっています。白血病などの血液がんの治療以外にも,多数の固形がんに対するCAR-T細胞療法の臨床試験が進められています。
また,およそのしくみはCAR-T細胞と同じですが,特定のがん抗原を攻撃するようにしたT細胞(TCR-T)の開発研究や,自然免疫細胞であるNK細胞,NKT細胞,γ(ガンマ)δ(デルタ)T細胞などを利用したがん免疫療法の研究も多数進められています。
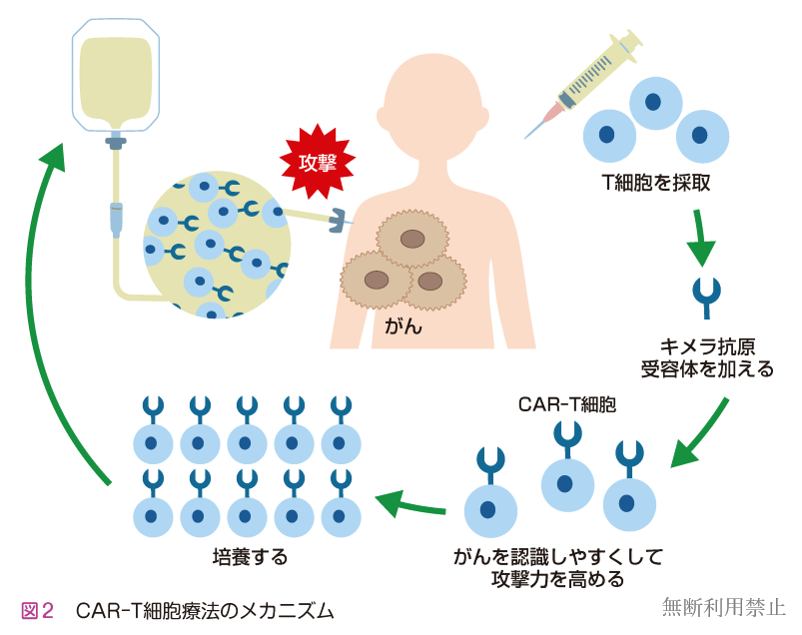
免疫細胞の攻撃を弱める免疫チェックポイントの働きを止める方法
前の節でも触れましたが,生体の免疫システムには過剰な免疫反応を抑制するしくみがあり,免疫チェックポイントと呼ばれています (8ページ参照)。がん細胞はこのしくみを利用してT細胞の活性化にブレーキをかけ,T細胞が自分を攻撃しないように防いでいるため,この免疫チェックポイントの働きを阻害するための医薬品が開発されました。この薬は「免疫チェックポイント阻害薬(めんえきチェックポイントそがいやく)」と呼ばれていて,免疫チェックポイントであるPD-1やPD-L 1 の分子と結合することで,T細胞の活性化にブレーキがかかることを防ぎます。その結果としてT細胞は正常に活性化し,がん細胞を攻撃することができるようになるのです(図3)。
さらに,CTLA-4やLAG-3といった別の免疫チェックポイント分子を阻害することにより,がんを攻撃するT細胞が増加してがんに集まってくることもわかってきました。このときに働くキラーT細胞はネオアンチゲンと呼ばれるがんの遺伝子変異から産生される抗原を主に認識するため,遺伝子変異が多いがんほど,T細胞の働きも強くなり,免疫チェックポイント阻害薬の効果も大きくなります。そのため,がんの種類や遺伝子変異の量によって効果が異なり,すべてのがんに効果があるわけではありません( 2 章で詳しく説明します)。
このように免疫チェックポイント阻害薬の効果ががんの遺伝子変異の量で推測できることより,遺伝子変異の多いがんを対象として以下のような薬が保険診療で使えるようになりました(表2)。今後,治療を選択する際にMSI検査やTMB検査を行うことが有用となると期待されます。

また,最近では新たにTIM-3,LAG-3,TIGITなどの免疫チェックポイントを阻害する治療法の研究や,免疫チェックポイント阻害薬を使用した併用療法の開発も盛んに行われています。
がんを攻撃する免疫細胞を体内で作り出して強化する方法
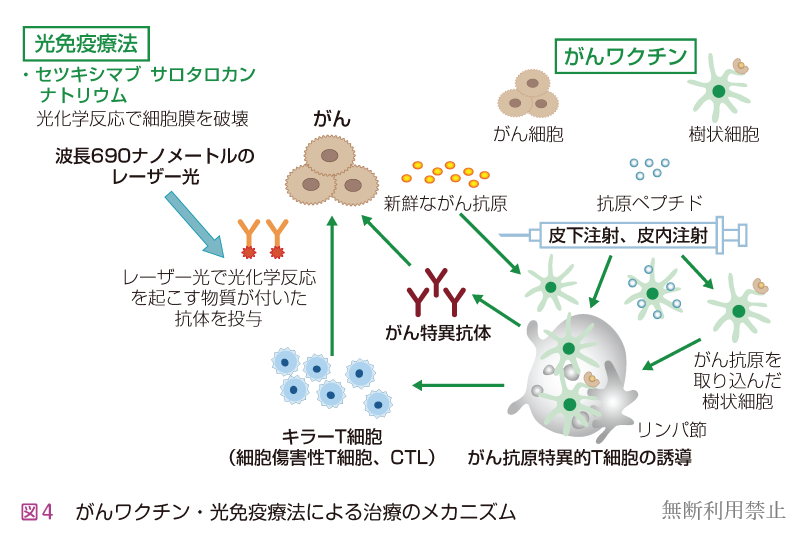
生体内のT細胞は普段は休息しており,樹状(じゅじょう)細胞などからがん抗原の情報の伝達を受けてキラーT細胞へと進化します。このキラーT細胞を効率よく生体内で作り出す方法としてがんワクチンの研究が進められています。がんワクチンにはがん細胞そのもの,人工合成したがん抗原ペプチド,がん抗原を伝達する樹状細胞,がん抗原を作成するRNAやDNAを投与する方法などが研究されています。海外では効果と安全性が確認されて保険で承認されたがんワクチンとして前立腺がんに対するシプリューセルTがありますが,国内ではまだ承認されたものはありません。
最近,がん細胞を破壊して新鮮ながん抗原を放出させ,がん抗原特異的(こうげんとくいてき)T細胞の誘導を高める方法が開発されました。一つは「光免疫療法(ひかりめんえきりょうほう)」と呼ばれる方法で,セツキシマブサロタロカンナトリウムという薬が保険で承認されています。この薬は,がん細胞の表面にある上皮成長因子受容体(EGFR)と結合する抗体に,波長690ナノメートルのレーザー光で光化学反応を起こす物質がついており,レーザー光をあてることでがん細胞の細胞膜(さいぼうまく)を破壊します。
それ以外にも,特定の抗原とT細胞の両方に結合して,標的とする細胞の周辺にT細胞を集めて活性化をうながす「二重特異性抗体(にじゅうとくいせいこうたい)」が研究・開発されており,白血病を対象としたブリナツモマブが保険で承認されています(図4)。
おわりに
この章では,がん免疫療法の作用メカニズムを解説しました。がん免疫療法の研究が精力的に行われ,多くの新しい治療法の開発が進んでいますが,今なお,本当のメカニズムが不明なケースもあり,治療が有効な患者さんを事前に判断することは時に困難です。今後のさらなるメカニズム解明と,どのような患者さんに有効であるかを判別できる方法の開発が重要と考えられます。
用語解説
キラーT細胞
がんを攻撃する役目をもつ免疫細胞は主にキラーT細胞〔細胞傷害性(さいぼうしょうがいせい)T細胞,CTL(サイトトキシックリンフォサイト,cytotoxic_T_lymphocyte:CTL)と呼ばれます。キラーT細胞はがん抗原(こうげん)を認識して攻撃を仕掛けますが、普段は体内で休息しており、樹状(じゅじょう)細胞などからがん抗原の伝達を受けると活性化キラーT細胞に変化してがんを攻撃します。
固形(こけい)がん
がんには白血病のようにがん細胞のかたまりを作らない血液がんと,かたまりを作って周りの組織に広がったり,別の臓器に転移したりする固形がんがあります。固形がんは周囲を線維芽細胞(せんいがさいぼう)などに囲まれて硬くなり,免疫細胞が届きにくい場合があります。
臨床試験(りんしょうしけん)
臨床試験は3段階に分かれ、少人数で主に安全性を確かめる第Ⅰ相(だいいっそう)試験、中人数で主に効果を調べる第Ⅱ相(だいにそう)試験、大人数で効果を最終的に結論づける第Ⅲ相(だいさんそう)試験に分かれます。
高頻度マイクロサテライト不安定性〔こうひんどマイクロサテライトふあんていせい,MSI-High(エムエスアイハイ)〕
ヒトのDNAにはマイクロサテライトと呼ばれる遺伝子配列が存在します。この部位の遺伝子は,複製される際にエラーが生じやすく,それらのエラーは通常であればミスマッチ修復タンパク質(MMR)などにより修復されています。しかし,MMRに異常があるとエラーが修復されず,生じた遺伝子の異常がそのまま残ってしまいます。この状態をマイクロサテライト不安定性(マイクロサテライトインスタビリティ(microsatellite_instability:MSI)といい,その不安定性が高度であることをMSI-Highと呼びます。
高い腫瘍遺伝子変異量〔TMB-High(ティーエムビーハイ)〕
腫瘍遺伝子変異量〔チューマーミューテーションバーデン(tumor_mutation_burden:TMB)〕は,正常細胞とがん細胞の遺伝子を比較することで調べた,がん細胞がもっている遺伝子変異の数です。変異のある遺伝子からは,正常とは異なるタンパク質が作られます。これらの変異タンパク質をもつがん細胞は,免疫細胞からの攻撃を受けやすくなります。そのため,TMBが多いがん細胞ほど免疫細胞から攻撃される可能性が高くなると考えられ,TMBが多いがんほど免疫チェックポイント阻害薬の治療効果がより期待されます。
よくわかるがん免疫療法ガイドブック―患者さんとご家族のために―第2版
新たな薬剤が複数登場し,次々とエビデンスが確立されているがん免疫療法のガイドブック改訂版。第1章では,イラストをまじえ分かりやすく易しい表現で,がん免疫療法のメカニズム,種類,有害事象(副作用)について解説。第2章では,各がんに対する治療法や効果についてQ&A形式でまとめた。新設された第3章では,検査や病院選び,仕事,日常生活に関する質問集を収載。がん免疫療法を受けるがん患者さんとそのご家族の必読書である。